Педиатрический перитонеальный диализ
Менее инвазивная терапия для нормальной жизни
- Может использоваться в период ожидания трансплантации
- Простота выполнения
- Менее инвазивно, чем экстракорпоральные процедуры
- Не требует антикоагуляции

Перитонеальный диализ (ПД) в целом является более предпочтительным методом лечения для маленьких пациентов, чтобы сократить время до трансплантации1. Он легче выполняется, менее инвазивен, чем экстракорпоральные методы лечения, и не требует антикоагуляции. Однако наиболее важным для ребенка и семьи является то, что ПД может быть осуществлен в домашних условиях. Fresenius Medical Care предлагает широкий спектр систем, адаптированных к терапии с конкретными требованиями к ПД у педиатрических больных:
- PD-Paed Plus
- sleep•safe harmony
- bicaVera и balance
- BCM-монитор состава тела
| PD-Paed Plus - ПД у маленьких пациентов | |
|---|---|
| Простая в использовании готовая к применению система | Система PD-Paed Plus предназначена для выполнения ПД вручную у недоношенных младенцев, новорожденных и грудных детей. Это простая в использовании сборная система для использования в центре. |
| Гибкая адаптация лечения |
|
| Надежные показатели безопасности |
|
* Рассчитывается на основе предписания о 2 обменах в день.
sleep•safe harmony – свобода днем и безопасный диализ ночью


Предметы ежедневного использования не содержат ПВХ и DEHP*. Пакеты ПД и комплект трубок ПД изготовлены из Biofine.
*кроме вариантов дренажа АПД
| Процедуры, адаптированные для маленьких пациентов |
|---|
| sleep•safe harmony является надежным устройством для лечения детей на автоматизированном ПД, обычно, в ночное время у себя дома. Он обеспечивает высокую гибкость при подборе лечения в соответствии с индивидуальными потребностями пациента: |
| Регулируемый расход для низких объемов залива |
| Специальный педиатрический одноразовый набор для низких объемов |
| Вариант выполнения «Адаптированный APD (aAPD)», изменяя время задержки и объем заполнения. |
| Предоставление родителям возможности выбора в лечении и его комфорте |
| Интегрированные анимации на устройстве, описывающие процедуру лечения |
| Тихая гидравлическая насосная система обеспечивает хороший сон |
| Технология PIN-кода уменьшает количество риска, связанных с отключением и повторным подключением* |
* Рассчитано на основе предписания о 4 соединениях мешков в день.

bicaVera и balance - Биосовместимые растворы для ПД
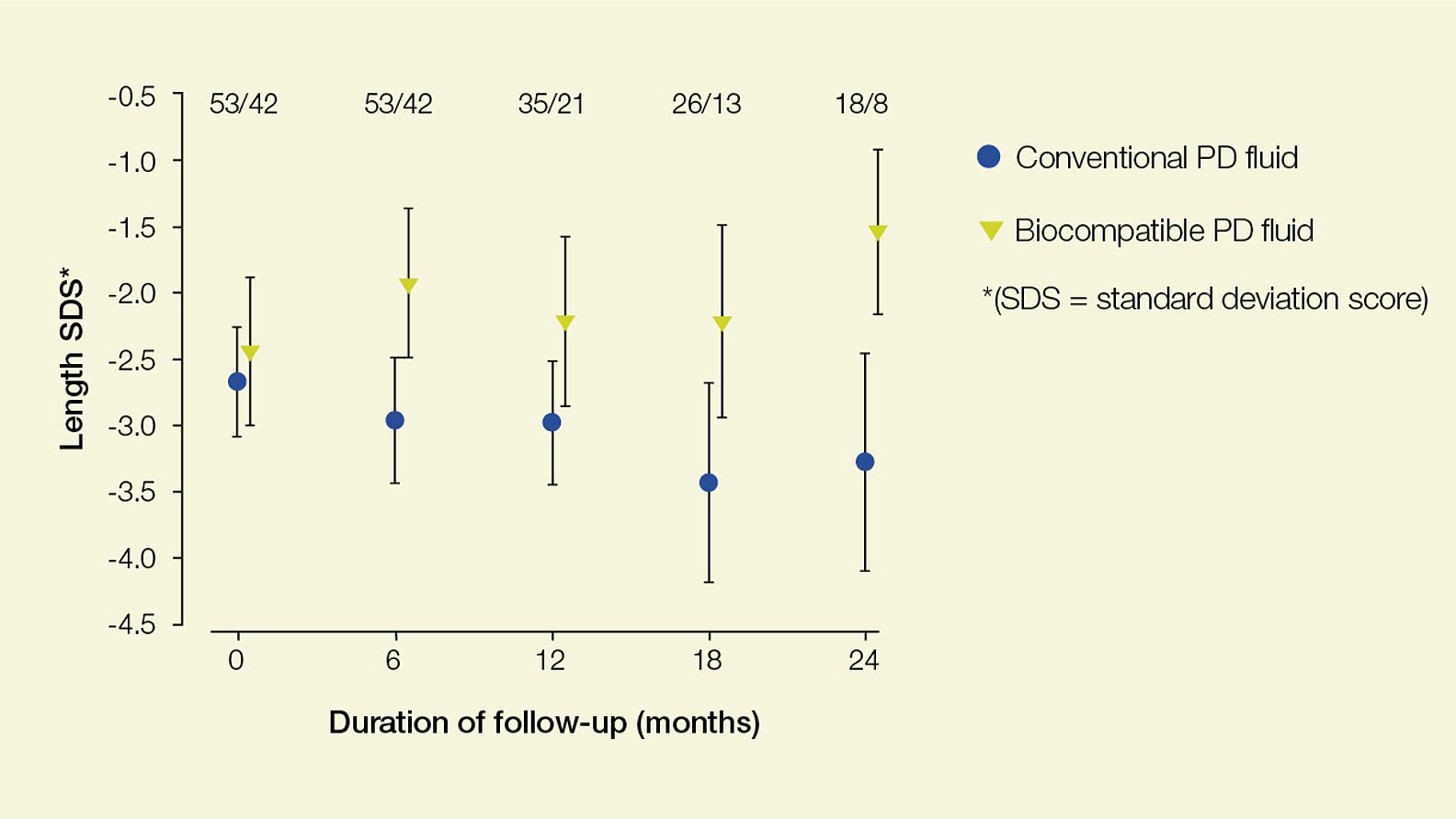
Эксперты рекомендуют биосовместимые многокамерные ПД- жидкостирастворы с низким содержанием продуктов разложения деградации глюкозы (ПДРГ), которые должны стать стандартом лечения для детей на ПД2. Дети на диализе с биосовместимыми ПД- жидкостямирастворами демонстрируют значительные темпы роста по сравнению с детьми на обычных растворах3.
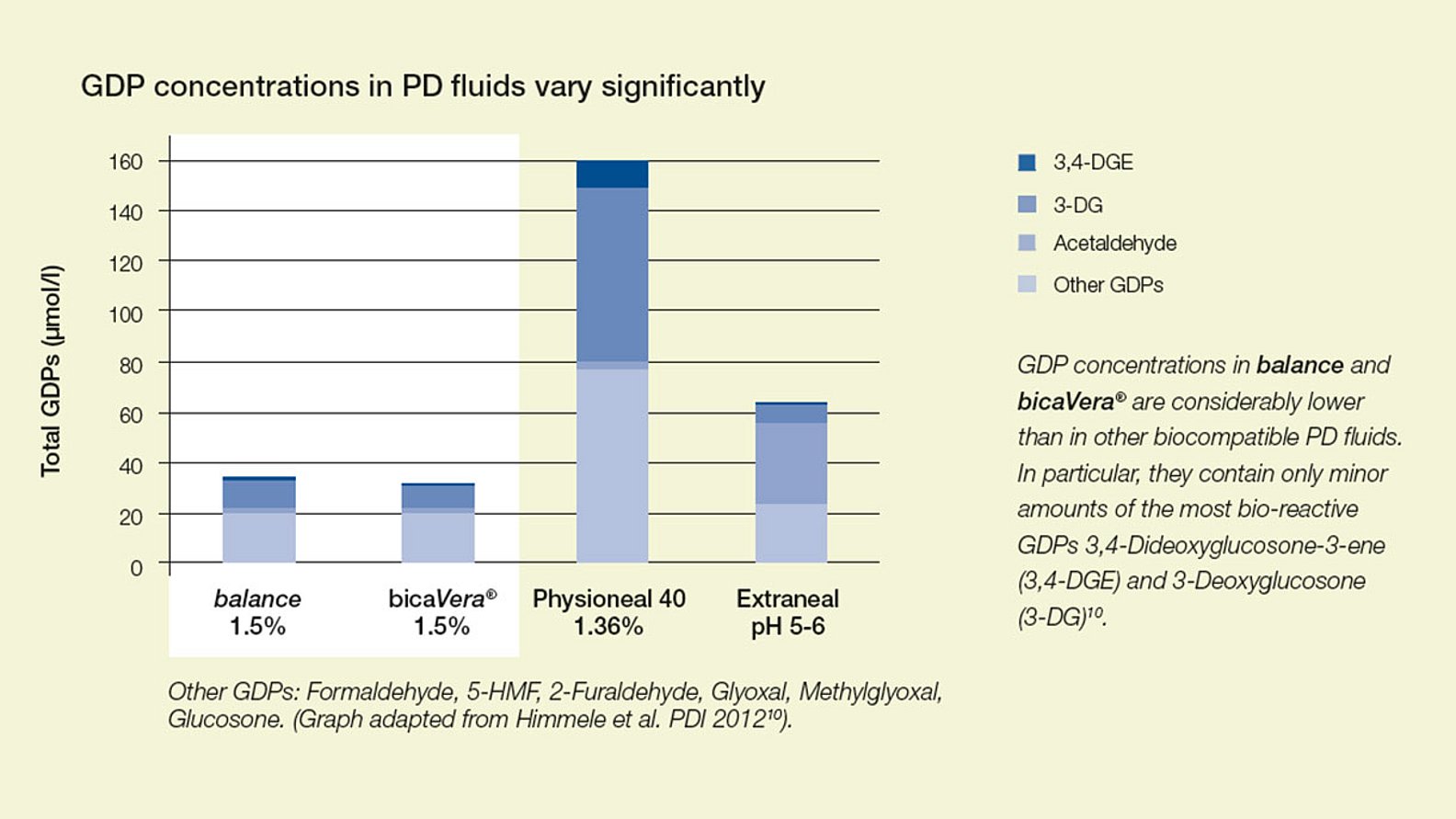
Концентрация продуктов распада деградации глюкозы (ПДРГ) отличается значительно различается. balance и bicaVera демонстрируют ультранизкие уровни ПДРГ по сравнению с другими биосовместимыми ПД- жидкостямирастворами7.
Чистая бикарбонатная ПД-жидкость - bicaVera
bicaVera является чисто бикарбонатно-буферным раствором, который способен лучше корректировать метаболический ацидоз, чем содержащие лактат ПД-растворы4,5. Он рекомендуется в терминальной стадии почечной недостаточности2.
Менее болезненная инфузия
Использование бикарбонатно-буферного ПД-раствора вместо обычных лактат-буферных растворов связано с более низкой частотой боли при инфузии4 и снижением нагрузки на капилляры2.
Биосовместимые растворы имеют важное значение для роста
BCM - Монитор состава тела - Легкая оптимизация лечения
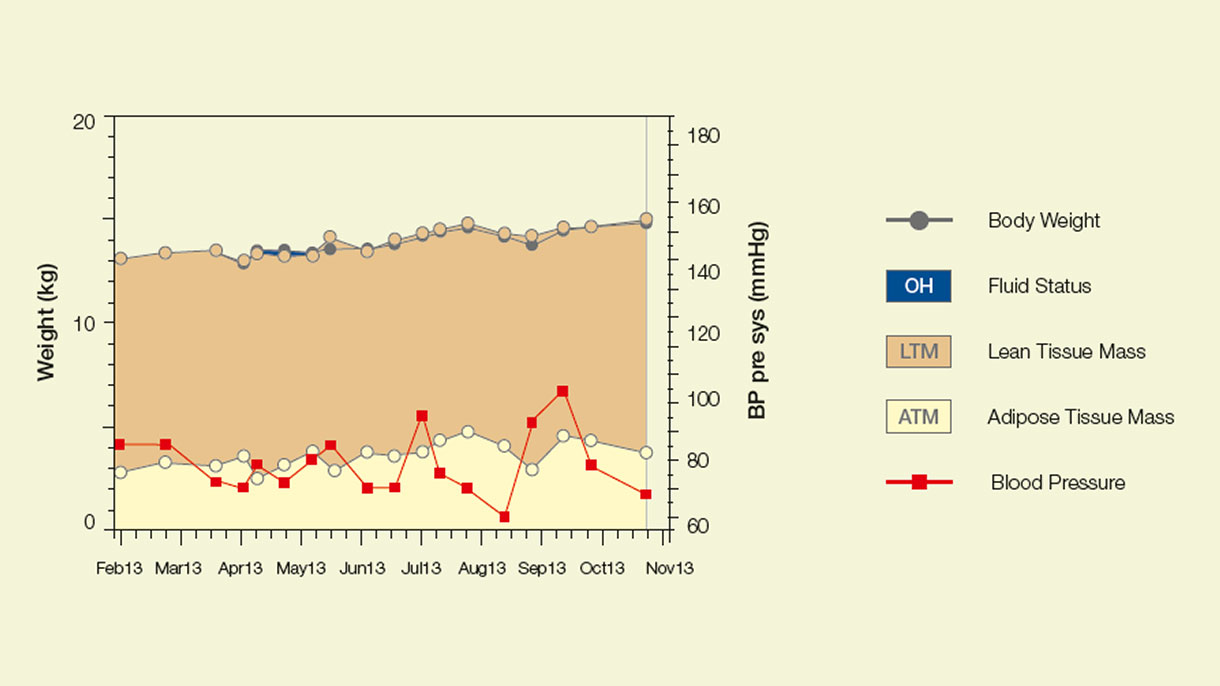
Ребенок растет или страдает от переизбытка жидкости?
У детей, особенно на диализе, не всегда легко отличить увеличение веса из-за роста или из-за переизбытка жидкости.
В этом случае BCM- монитор состава тела поможет вам оценить индивидуальную гидратацию и питание вашего пациента. Устройство, использующее базируется на биоимпеданснойую спектроскопиию, и дает вам ясную картину с течением времени об объеме жидкости в организме ребенка и об изменении массы мышечной и жировой ткани с течением времени.
- Точные и высоко легко воспроизводимые данные
- Основан на типичных детских референтных значениях8
- Прост в применении и неинвазивеный
- Утвержден дляПоказан детямей с массой тела ≥ 10 кг9,10
- Легкий Удобный анализ данных с помощью инструмента Fluid Management (FMT) на персональном компьютере
Сокращенная прописывающая информация о жидкостях для ПД
1 KDOQI Clinical Practice recommendations for PD adequacy. Am J Kidney Dis. 2006; 48 Suppl 1:146-158
2 Schmitt CP, Bakkaloglu SA, Klaus G, Schroeder C, Fischbach M: Solutions for peritoneal dialysis in children: recommendations by the European Pediatric Dialysis Working Group. Pediatric Nephrology 2011; 26(7):1137–47, page 1140.
3 Rees L, Azocar M, Borzych D, Watson AR, Büscher A, Edefonti A, Bilge I, Askenazi D, Leozappa G, Gonzales C, van Hoeck K, Secker D, Zurowska A, Rönnholm K, Bouts AHM, Stewart H, Ariceta G, Ranchin B, Warady BA, and Schaefer F, for the International Pediatric Peritoneal Dialysis Network (IPPN) registry. Growth in very young children undergoing chronic peritoneal dialysis. Journal of the American Society of Nephrology 2011; 22: 2303–2312, page 2307
4 Feriani M, Kirchgessner J, La Greca G, Passlick-Deetjen J. Randomized long-term evaluation of bicarbonate-buffered CAPD solution. Kidney International 1998;54(5):1731, 1732.
5 Haas S, Schmitt CP, Arbeiter K, Bonzel KE, Fischbach M, John U, Pieper AK, Schaub TP, Passlick-Deetjen J, Mehls O, Schaefer F: Improved acidosis correction and recovery of mesothelial cell mass with neutral-pH bicarbonate dialysis solution among children undergoing automated peritoneal dialysis. Journal of the American Society of Nephrology 2003;14:2632-38.
6 Mortier S, De Vriese AS, Van de Voorde J, Schaub TP, Passlick-Deetjen J, Lameire NH. Hemodynamic effects of peritoneal dialysis solutions on the rat peritoneal membrane: role of acidity, buffer choice, glucose concentration, and glucose degradation products. J Am Soc Nephrol 2002;13(2):480-9. Erratum in: Journal of the American Society of Nephrology 2002;13(5):1419-22, page 486.
7 Himmele R, Jensen L, Fenn D, Ho C, Sawin D, Diaz–Buxo J. A new neutral-pH low-GDP peritoneal dialysis fluid. Peritoneal Dialysis International 2012;32(4):449.
8 Wieskotten S, Knobloch V, Wiemann K, Wabel P, Wühl E, Schäfer F. Use of the BCM—body composition monitor in children – establishing new reference ranges. Pediatric Nephrology 2008; 23:1571–719.
9 Dasgupta I, Keane D, Lindley E, Shaheen I, Tyerman K, Schaefer F, Wühl E, Müller M, Bosy-Westphal A, Fors H, Dahlgren J, Chamney P, Wabel, P, Moissl U. Validating the use of bioimpedance spectroscopy for assessment of fluid status in children. Pediatric Nephrology (2018) 33:1601–1607
10 Eng C, Bhowruth D, Mayes M, Stronach, L, Blaauw M, Barber A, Rees L, Shroff R. Assessing the hydration status of children with chronic kidney disease and on dialysis: a comparison of techniques. Nephrol Dial Transplant (2018) 33: 847–855